
Lupus ban đỏ hệ thống
| Lupus ban đỏ | |
|---|---|
 | |
| Ban đỏ 2 bên má hình bướm đặc trưng của lupus ban đỏ hệ thống | |
| Chuyên khoa | miễn dịch học, khoa thấp khớp, khoa da liễu |
| ICD-10 | L93, M32 |
| ICD-9-CM | 710.0 |
| OMIM | 152700 |
| DiseasesDB | 12782 |
| MedlinePlus | 000435 |
| eMedicine | med/2228 emerg/564 |
| Patient UK | Lupus ban đỏ hệ thống |
| MeSH | D008180 |
Lupus ban đỏ hệ thống (tiếng Anh: systemic lupus erythematosus, SLE hay lupus), là một bệnh tự miễn của mô liên kết, có thể ảnh hưởng đến mọi bộ phận cơ thể. Cũng như trong các bệnh tự miễn khác, hệ miễn dịch tấn công các tế bào và mô của cơ thể, gây viêm và hủy hoại mô.
Lupus ban đỏ hệ thống gây nguy hiểm nhiều nhất cho tim, các khớp, da, phổi, các mạch máu, gan, thận, và hệ thần kinh. Quá trình phát triển bệnh rất khó đoán trước, có những giai đoạn bị ốm xen kẽ với những giai đoạn phục hồi. Bệnh này phổ biến ở phụ nữ nhiều hơn gấp 9 lần ở đàn ông, đặc biệt là ở lứa tuổi từ 15 đến 50, và phổ biến hơn ở những người không có nguồn gốc châu Âu.
Lupus ban đỏ hệ thống có thể điều trị được bằng cách điều trị các triệu chứng của bệnh, chủ yếu bằng các corticosteroid và các chất ức chế miễn dịch; nhưng chưa có biện pháp chữa trị triệt để nào. Lupus ban đỏ hệ thống có thể nguy hiểm chết người, nhưng với những tiến bộ trong y học hiện nay, tử vong đang trở nên hiếm hơn. Tỉ lệ sống sót ở những bệnh nhân lupus ban đỏ hệ thống ở Hoa Kỳ, Canada, và châu Âu là khoảng 95% trong 5 năm, 90% trong 10 năm, và 78% ở 20 năm.
Triệu chứng

Lupus ban đỏ hệ thống là một trong những bệnh có các triệu chứng giống và dễ bị nhầm với các bệnh khác (được gọi là "nhóm bệnh bắt chước"). Bệnh này là một ví dụ điển hình trong chẩn đoán phân biệt, bởi vì các triệu chứng của nó rất khác nhau và xuất hiện không lường trước được. Vì thế bệnh rất khó chẩn đoán, nhiều người phải chịu đựng những triệu chứng của bệnh lupus ban đỏ hệ thống mà không rõ nguyên nhân và không được điều trị đúng trong nhiều năm.
Những triệu chứng ban đầu và kéo dài phổ biến bao gồm sốt, khó ở, đau khớp, mỏi cơ, mệt mỏi, và mất khả năng nhận thức tạm thời. Bởi vì các triệu chứng này cũng thường thấy ở những bệnh khác, chúng không phải là những tiêu chí chẩn đoán bệnh lupus ban đỏ hệ thống. Tuy nhiên, khi xảy ra cùng với những triệu chứng khác (xem sau đây), chúng có thể được coi là những gợi ý cho bác sĩ nghĩ đến bệnh này.
Biểu hiện về da liễu
Khoảng 30.5% bệnh nhân có các triệu chứng về da liễu (và 65% có các triệu chứng đó trong một thời điểm nào đó), với khoảng 30% từ 50% bị triệu chứng điển hình của bệnh là phát ban má (hay phát ban hình bướm). Một số có thể bị vảy nến màu đỏ và dày trên da (gọi là lupus dạng đĩa). Rụng tóc; loét miệng, mũi và âm đạo; và các thương tổn trên da cũng là những dấu hiệu có thể xuất hiện.
Biểu hiện về cơ xương
Triệu chứng được khám nhiều nhất là đau khớp, những khớp nhỏ ở tay và cổ tay thường bị ảnh hưởng nhất, mặc dù tất cả các khớp đều có nguy cơ. Tổ chức về Bệnh Lupus ở Hoa Kỳ ước lượng có khoảng 90% bệnh nhân bị đau khớp hoặc cơ trong một thời điểm nào đó trong quá trình phát triển bệnh. Không giống như viêm khớp dạng thấp, viêm khớp trong lupus ít gây tàn tật và thường không gây hủy hoại trầm trọng cho khớp. Ít hơn 10% bệnh nhân viêm khớp lupus bị biến dạng bàn tay và bàn chân. Bệnh nhân lupus ban đỏ hệ thống cũng có nguy cơ bị lao xương khớp.
Cũng có thể có những mối liên quan giữa viêm khớp dạng thấp và lupus ban đỏ hệ thống, và lupus ban đỏ hệ thống có liên quan đến nguy cơ rạn xương ở phụ nữ trẻ tuổi.
Biểu hiện về huyết học
Thiếu máu và thiếu sắt có thể xảy ra ở 50% các ca bệnh. Số lượng tiểu cầu và bạch cầu thấp có thể do bệnh gây ra hoặc do tác dụng phụ của các loại thuốc điều trị gây ra. Bệnh nhân lupus ban đỏ hệ thống cũng có liên quan đến Hội chứng kháng phospholipid -tiếng Anh là Antiphospholipid syndrome (một loại rối loạn huyết khối), trong đó kháng thể chống lại phospholipid có trong huyết thanh người bệnh. Hội chứng kháng thể kháng phospholipid bao gồm việc kéo dài thời gian kích hoạt thromboplastin bán phần - Partial thromboplastin time- (thường chỉ xảy ra trong các bệnh xuất huyết) và xét nghiệm dương tính đối với kháng thể kháng phospholipid; trường hợp có cả hai kết quả đó được gọi là chất chống đông lupus-dương tính (lupus anticoagulant - positive). Một loại kháng thể tự miễn khác trong bệnh này là kháng thể kháng cardiolipin (anticardiolipin antibody), kháng thể này có thể gây dương tính giả khi xét nghiệm bệnh giang mai.
Biểu hiện về tim
Bệnh nhân lupus ban đỏ hệ thống có thể bị viêm các phần khác nhau ở tim, ví dụ như viêm màng ngoài tim (còn gọi là viêm ngoại tâm mạc), viêm cơ tim, và viêm màng trong tim (còn gọi là viêm nội tâm mạc). Viêm màng trong tim ở bệnh này thuộc dạng không viêm nhiễm điển hình (viêm màng trong tim Libman-Sacks) và có thể ở van hai lá hoặc van ba lá. Xơ vữa động mạch cũng biểu hiện nhiều hơn và tiến triển nhanh hơn ở bệnh nhân lupus ban đỏ hệ thống.
Biểu hiện về phổi
Viêm phổi và màng phổi có thể gây ra bệnh viêm màng phổi, tràn dịch màng phổi, viêm phổi lupus, bệnh xơ cứng khe phổi mãn tính (chronic diffuse interstitial lung disease), tăng huyết áp phổi, nghẽn mạch phổi, xuất huyết phổi, và hội chứng co phổi (shrinking lung syndrome).
Biểu hiện về thận
Huyết niệu (có máu trong nước tiểu) hoặc protein niệu (có protein trong nước tiểu) là dấu hiệu về thận duy nhất. Việc hủy hoại thận cấp tính hoặc mãn tính có thể phát triển viêm thận lupus, dẫn tới suy thận cấp tính hoặc giai đoạn cuối. Nếu chẩn đoán ra và điều trị sớm lupus ban đỏ hệ thống thì suy thận giai đoạn cuối chỉ xảy ra ở ít hơn 5% các ca bệnh.
Dấu hiệu xác nhận về mô học của bệnh lupus ban đỏ là viêm cầu thận màng với hình ảnh bất thường có dạng "vòng dây". HÌnh ảnh đó là do ứ đọng các phức hợp miễn dịch dọc theo lớp màng nền cầu thận (glomerular basement membrane), tạo ra hình ảnh hạt điển hình khi xét nghiệm miễn dịch huỳnh quang.
Biểu hiện về thần kinh-tâm thần
Những hội chứng về thần kinh - tâm thần có thể xuất hiện khi bệnh lupus ban đỏ hệ thống ảnh hưởng tới hệ thần kinh trung ương hoặc hệ thần kinh ngoại biên. Trường Thấp khớp học Hoa Kỳ đã xác định 19 hội chứng thần kinh - tâm thần ở bệnh này. Việc chẩn đoán các hội chứng thần kinh - tâm thần đi kèm với lupus ban đỏ hệ thống là một trong những thách thức khó khăn nhất trong y học, bởi vì nó còn liên quan đến rất nhiều triệu chứng khác, một số có thể bị nhầm với những dấu hiệu của bệnh viêm nhiễm hoặc đột quỵ.
Biểu hiện thần kinh - tâm thần mà bệnh nhân lupus ban đỏ hệ thống mắc phải nhiều nhất là đau đầu, mặc dù vậy, người ta còn đang tranh cãi việc có loại đau đầu lupus đặc hiệu riêng không và có phương pháp tiếp cận tối ưu đối với đau đầu ở lupus ban đỏ hệ thống hay không. Các biểu hiện thần kinh - tâm thần phổ biến khác là sa sút trí tuệ, rối loạn tính khí, các bệnh về mạch máu não,động kinh, bệnh đa dây thần kinh,rối loạn lo âu, và loạn tâm thần (psychosis). Có thể xuất hiện hội chứng tăng huyết áp trong sọ (intracranial hypertension syndrome) nhưng rất hiếm, với đặc điểm là áp suất trong sọ tăng cao, phù gai thị (papilledema) (sưng đầu dây thần kinh thị giác, và đau đầu và đôi khi bị liệt nhẹ dây thần kinh vận nhãn ngoài, không có những tổn thương chiếm không gian trong sọ hoặc tâm thất nở rộng, và các thành phần huyết học và chất hóa học trong dịch não tủy đều bình thường.
Một biểu hiện hiếm gặp nữa là mê sảng, hội chứng Guillain-Barré, viêm màng não vô trùng (aseptic meningitis), các bệnh thần kinh tự miễn, hội chứng thoái hóa myelin (Demyelinating disease), bệnh một dây thần kinh (mononeuropathy) (có thể biểu hiện ở dạng bệnh một dây thần kinh nhiều chỗ (mononeuritis multiplex)), rối loạn vận động (cụ thể là chứng múa giật - chorea), chứng nhược cơ (myasthenia gravis), bệnh tủy sống, bệnh dây thần kinh sọ và tổn thương đám rối (plexopathy).
Biểu hiện hệ thống
Mệt mỏi ở bệnh nhân lupus ban đỏ hệ thống có nhiều nguyên nhân và liên quan không chỉ đến những diễn biến hay biến chứng bệnh như thiếu máu hay suy giáp mà còn do đau; trầm cảm; ngủ không ngon; thiếu cân đối thể chất và ít nhận được sự hỗ trợ xã hội.
Nguyên nhân
Lupus ban đỏ hệ thống không có nguyên nhân đặc hiệu nào cả. Tuy nhiên có một số yếu tố kích hoạt từ môi trường xung quanh và một số yếu tố gen liên quan.
Yếu tố gen
Cơ chế bệnh đầu tiên có thể phát sinh do gen. Các nghiên cứu đã chỉ ra rằng bệnh lupus ban đỏ hệ thống có mối liên quan về mặt di truyền học. Bệnh di truyền theo gia đình, nhưng không có một gen riêng lẻ nào được xác định là nguyên nhân gây bệnh. Nhiều gen có thể có ảnh hưởng đến nguy cơ phát triển bệnh khi có những yếu tố môi trường kích hoạt. Những gen quan trọng nhất nằm ở vùng gen kháng nguyên bạch cầu người (HLA) trên nhiễm sắc thể số 6, những đột biến có thể là ngẫu phát (de novo) hoặc di truyền. Kháng nguyên bạch cầu người nhóm I, nhóm II, và nhóm III có liên quan đến bệnh, nhưng chỉ có nhóm I và nhóm II có góp phần độc lập tới việc tăng nguy cơ bệnh. Những gen khác có thể chứa đựng nguy cơ cho bệnh là IRF5, PTPN22, STAT4, CDKN1A,ITGAM, BLK, TNFSF4 và BANK1., một số gen có thể đặc hiệu cho từng nhóm dân cư.
Yếu tố kích hoạt từ môi trường
Cơ chế bệnh thứ hai có thể do các yếu tố từ môi trường. Những yếu tố này không chỉ làm bệnh nặng thêm mà còn có thể kích hoạt quá trình hình thành bệnh. Chúng bao gồm: các loại thuốc (như một số thuốc chống trầm cảm và kháng sinh), trầm cảm nặng, phơi nắng, hoóc môn, và viêm nhiễm. Tia UV kích hoạt việc hình thành các vùng phát ban lupus và một số bằng chứng cho thấy tia UV cũng có thể thay đổi cấu trúc DNA, dẫn đến việc hình thành các kháng thể tự miễn. Hoóc môn sinh dục (như estrogen) có vai trò quan trọng trong sự hình thành bệnh, và thực tế cho thấy trong thời kỳ sinh sản ở người, tần số bệnh này ở phụ nữ cao gấp 10 lần ở đàn ông.
Các nhà nghiên cứu cũng đang tìm kiếm mối liên hệ với nhiễm khuẩn (virus và vi khuẩn), nhưng chưa có nguồn bệnh nào có liên hệ chặt chẽ với lupus ban đỏ hệ thống. Một số nhà khoa học thấy rằng những phụ nữ bơm ngực bằng silicone tạo ra kháng thể chống lại collagen của chính họ, nhưng không rõ kháng thể này ở những người bình thường có xuất hiện nhiều hay không, và cũng không có dữ liệu nào cho thấy những kháng thể này gây ra các bệnh về mô liên kết như lupus ban đỏ hệ thống. Có một số bằng chứng nhỏ, nhưng đang càng ngày càng nhiều hơn, về mối liên hệ giữa bệnh này và việc sử dụng son môi, nhưng các nhà sản xuất son không tỏ ra quan tâm lắm đến điều này.
Tương tác thuốc
Lupus do thuốc gây ra là tình trạng phản ứng thuốc ở những người đang điều trị các bệnh lâu dài. Lupus do thuốc gây ra cũng giống như Lupus ban đỏ hệ thống. Tuy nhiên, các triệu chứng của lupus do thuốc gây ra thường biến mất khi dừng sử dụng loại thuốc gây ra lupus. Có khoảng 400 loại thuốc có thể gây ra tình trạng này, những loại phổ biến nhất là procainamide, hydralazine, quinidine, và phenytoin.
Các dạng lupus không phải là lupus ban đỏ hệ thống
Lupus ban đỏ dạng đĩa chỉ có các triệu chứng về da và có thể được chẩn đoán bằng cách làm sinh thiết các phát ban trên da mặt, cổ và da đầu.
Sinh lý bệnh học
Một biểu hiện của lupus ban đỏ hệ thống là rối loạn quá trình tự hủy tế bào (apoptosis), một quá trình chết tế bào được lập trình sẵn trong quá trình sinh trưởng và hoạt động bình thường, trong đó các tế bào đã già hoặc bị tổn thương sẽ được thải loại gọn gàng.
Sự lan tỏa bệnh
Hệ miễn dịch của bệnh nhân lupus ban đỏ hệ thống sản sinh ra kháng thể chống lại bản thân cơ thể mình, đặc biệt là chống lại các protein trong nhân tế bào. Bệnh được kích hoạt bởi các yếu tố môi trường chưa rõ ràng.
"Tất cả các thành phần quan trọng trong hệ miễn dịch đều tham gia vào cơ chế bệnh [lupus ban đỏ hệ thống]", theo tác giả Rahman, và bệnh này là bệnh tự miễn nguyên mẫu. Hệ miễn dịch luôn phải có 1 sự cân bằng (cân bằng nội môi) giữa sự nhạy cảm vừa đủ để chống lại sự viêm nhiễm, với sự quá nhạy cảm dẫn đến việc tấn công protein của chính cơ thể mình (tự miễn). Theo quan điểm tiến hóa, của tác giả Crow, cộng đồng người cần phải có sự đa dạng về di truyền để chống lại vô số các nguy cơ lây nhiễm; trong đó một số tổ hợp di truyền dẫn đến hiện tượng tự miễn. Những tác nhân trong môi trường thường kích thích bệnh bao gồm tia cực tím, một số loại thuốc, và một số loại virus. Những kích thích này gây ra quá trình tự hủy tế bào và phơi bày DNA, các protein histone, và các loại protein khác, đặc biệt là các thành phần của nhân tế bào. Vì sự đa dạng di truyền trong các thành phần khác nhau của hệ miễn dịch, ở một số người, hệ miễn dịch tấn công các protein trong nhân tế bào và sản sinh ra kháng thể chống lại chúng. Cuối cùng, những phức hợp kháng thể này phá hủy các mạch máu trong một số vùng trọng yếu trong cơ thể, ví dụ như búi mao mạch tiểu cầu của thận; sự tấn công của kháng thể tạo ra bệnh lupus ban đỏ hệ thống. Các nhà nghiên cứu đang xác định các gen, cùng với các protein tạo ra từ các gen đó, và chức năng của chúng trong hệ miễn dịch. Mỗi protein là một mắt xích trong chuỗi phản ứng tự miễn, và các nhà khoa học cũng đang cố gắng tìm ra các loại thuốc có thể phá vỡ những mắt xích đó.
Bệnh này là một bệnh viêm mãn tính, và được cho là thuộc loại phản ứng quá mẫn loại III (do phức hợp miễn dịch) và có thể liên quan đến cả loại II (phụ thuộc vào kháng thể).
Rối loạn trong quá trình tự hủy tế bào
- Quá trình tự hủy tế bào xảy ra nhiều hơn ở các tế bào bạch cầu đơn nhân và keratinocyte
- Sự biểu hiện của các gen Fas ở bạch cầu lympho B và lympho T cũng tăng lên.
- Có mối tương quan giữa tỉ lệ hủy tế bào lympho và quá trình tiến triển bệnh.
Đại thực bào Tingible body (Tingible body macrophage-TBM) – loại thực bào lớn có ở trung tâm mầm của các hạch bạch huyết thứ cấp – biểu hiện protein CD68 (dấu ấn kháng nguyên đặc trưng trên bề mặt tế bào monocyte/đại thực bào). Những tế bào này thường tiêu hóa các tế bào lympho B bị tự hủy sau khi trải qua siêu đột biến thân (somatic hypermutation). Ở một số bệnh nhân, số lượng TBM giảm đáng kể, và các tế bào này cũng hiếm khi chứa các thành phần của tế bào lympho B bị tự hủy. Đồng thời, phía bên ngoài các tế bào TBM cũng thấy có các nhân bị tự hủy không được tiêu hóa. Những thành phần đó có thể đe dọa sự dung hòa các tế bào lympho B và T. Các tế bào tua trong trung tâm mầm có thể thực bào các thành phần kháng nguyên đó và trình diện nó cho tế bào lympho T và hoạt hóa chúng. Đồng thời, các nhân và chất nhiễm sắc (chromatin) bị tự hủy cũng có thể bám vào bề mặt của các tế bào tua trong nang (follicular dendritic cell) vì thế chúng có thể hoạt hóa một số tế bào lympho B nhạy cảm với protein của chính mình do quá trình siêu đột biến thân ngẫu nhiên tạo ra.
Giảm khả năng thải loại tế bào chết

Cơ chế chính xác của sự hình thành bệnh lupus ban đỏ hệ thống vẫn chưa rõ ràng, vì có sự đóng góp của rất nhiều yếu tố. Ngoài những nguyên nhân nói trên, khả năng thải loại các tế bào chết bị giảm sút cũng có thể là một nguyên nhân. Sự giảm sút này bao gồm: giảm hoạt động thực bào, thiếu các thành phần huyết thanh và tăng quá trình tự hủy tế bào.
Các tế bào bạch cầu đơn nhân (monocyte) tách chiết từ máu toàn phần của bệnh nhân lupus ban đỏ hệ thống có ít dấu ấn CD44 trên bề mặt (các dấu ấn này liên quan đến việc tiêu hóa các tế bào tự hủy). Đa số các tế bào monocyte và đại thực bào tingible body (TBM) (có trong trung tâm mầm của các hạch bạch huyết) thậm chí còn biểu hiện các dạng hình thái khác thường: chúng nhỏ hơn hoặc hiếm hơn và chết sớm hơn. Các thành phần huyết thanh (như bổ thể, protein phản ứng C - C-reactive protein (CRP), và một số glycoprotein có vai trò trong hoạt động thực bào) cũng thường biến mất, giảm số lượng hoặc hoạt động không hiệu quả.
Việc thải loại các tế bào tự hủy là một chức năng quan trọng đối với những cơ thể đa bào. Nó dẫn đến quá trình tự hủy và cuối cùng là hoại tử thứ cấp tế bào nếu khả năng này bị giảm sút. Những tế bào hoại tử giải phóng các mảnh nhân tế bào. Những mảnh nhân đó có thể là những kháng nguyên tự miễn và là dấu hiệu nguy hiểm trong nội môi, dẫn đến sự trưởng thành của các tế bào tua (DC), vì tế bào đã mất sự toàn vẹn của màng. Sự xuất hiện nhiều tế bào tự hủy cũng gây ra việc thải loại không hiệu quả. Nó làm của tế bào tua trưởng thành và trình diện các kháng nguyên nội bào, thông qua các phân tử MHC. Sự tự miễn có thể là kết quả của việc trình diện rộng rãi các kháng nguyên tự miễn trong nhân và thành phần nội bào sinh ra từ các tế bào tự hủy chậm hoặc hoại tử thứ phát. Sự dung hòa của tế bào lympho B and T đối với các tế bào tự hủy cũng không còn, tế bào lympho bị hoạt hóa bởi các kháng nguyên tự miễn này; quá trình viêm và việc sản xuất kháng thể tự miễn bới các tế bào plasma được khởi động. Việc giảm khả năng thải loại tế bào tự hủy trên da cũng diễn ra ở những bệnh nhân bị lupus ban đỏ dạng đĩa.
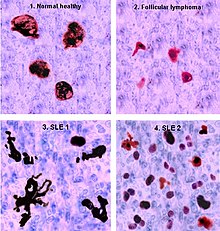
Sự tích tụ tại trung tâm mầm
Ở người bình thường, những tế bào lympho bị tự hủy sẽ được các tế bào thực bào chuyên trách và các đại thực bào tingible body (TBM) tiêu hóa ở trung tâm mầm, vì thế không có sự tự hủy tự do và không tồn tại chất nào có thể trở thành kháng nguyên tự miễn. Ở một số người bị lupus ban đỏ hệ thống, có thể quan sát thấy sự tích tụ các mảnh rác tế bào tự hủy ở trung tâm mầm vì việc thải loại các tế bào tự hủy bị giảm sút. Gần giống với các TBM, các tế bào tua trong nang (FDC) có mặt tại trung tâm mầm gắn các mảnh kháng nguyên lên bề mặt của chúng và (ngược lại với các tế bào tua trưởng thành từ tủy xương) không tiêu hóa mà cũng không trình diện các kháng nguyên đó bằng các phân tử MHC của chúng.
Các tế bào lympho B tự miễn có thể vô tình sinh ra trong quá trình siêu đột biến thân và di chuyển tới vùng sáng của trung tâm mầm. Các tế bào đó nếu ngẫu nhiên trưởng thành thì thường cũng không nhận được tín hiệu sống từ các kháng nguyên trên tế bào tua trong nang, và vì thế bị loại bỏ bởi quá trình tự hủy. Trong trường hợp giảm sút khả năng thải loại, các mảnh nhân tế bào tự hủy tích tụ tại vùng sáng của trung tâm mầm và gắn với các tế bào tua trong nang. Chúng trở thành dấu hiệu sống cho các tế bào lympho B tự miễn trong trung tâm mầm. Sau khi di chuyển đến vùng vỏ trung tâm mầm, các tế bào B tự miễn đòi hỏi phải có thêm các tín hiệu sống từ các tế bào lympho T tự miễn, nếu có tín hiệu đó chúng sẽ kích thích sự trưởng thành của các tế bào plasma và tế bào B nhớ, và từ đó dẫn đến bệnh tự miễn trên hệ thống cơ thể và trở thành mãn tính.
Sự tự miễn chống lại các ribonucleoprotein trong nhân (nRNP)
Kháng thể tự miễn chống lại ribonucleoprotein trong nhân (nRNP) A và C đầu tiên chỉ tấn công các motif giàu proline. Các kháng thể này sau đó bám lan sang các epitope khác. Sự tương đồng và phản ứng chéo giữa các mục tiêu ban đầu của kháng thể tự miễn kháng nRNP và Sm (Sm là viết tắt của Smith - tên một bệnh nhân chết vì bệnh lupus ban đỏ hệ thống, người ta đã tìm ra kháng nguyên Sm ở mô của cô và kháng nguyên đó đã trở thành nguyên lý để xét nghiệm bệnh này) cho thấy cơ chế tương đồng và điểm tập trung của sự lan tỏa epitope giữa các phân tử.
Các cơ chế khác
Sản phẩm của gen HMGB1 biểu hiện nhiều hơn trong huyết thanh của người và chuột bị lupus ban đỏ hệ thống, High Mobility Group Box 1 (HMGB1) là một loại protein trong nhân tế bào tham gia vào cấu trúc của chromatin và điều hòa việc phiên mã. Gần đây có nhiều bằng chứng cho thấy HMGB1 tham gia vào cơ chế của các bệnh viêm mãn tính và bệnh tự miễn vì có chức năng trong việc kích thích miễn dịch và quá trình trước viêm.
Chẩn đoán

Xét nghiệm
Xét nghiệm tìm kháng thể kháng nhân (antinuclear antibody - ANA) và kháng - kháng nguyên nhân tách triết được (anti-extractable nuclear antigen - anti-ENA) là các loại xét nghiệm huyết học chính cho bệnh lupus ban đỏ hệ thống. Có một số phương pháp để phát hiện ANA. Phương pháp được sử dụng nhiều nhất trong lâm sàng là miễn dịch huỳnh quang gián tiếp. Đặc điểm hình ảnh huỳnh quang cho thấy loại kháng thể có trong huyết thanh của bệnh nhân.
Kết quả ANA dương tính có ở nhiều bệnh về mô liên kết và các bệnh tự miễn khác, và có thể có cả ở người bình thường. Các loại kháng thể kháng nhân bao gồm: kháng thể kháng Sm và kháng DNA sợi đôi (dsDNA) (liên quan đến bệnh lupus ban đỏ hệ thống) và kháng thể kháng histone (liên quan đến lupus do các loại thuốc gây ra). Kháng thể kháng DNA sợi đôi đặc hiệu cao đối với bệnh lupus ban đỏ hệ thống; chúng có mặt ở 70% các trường hợp, và chỉ có ở 0.5% người không mắc bệnh này. Hàm lượng kháng thể kháng DNA sợi đôi cũng thể hiện diễn biến bệnh, mặc dù không phải ở tất cả bệnh nhân. Các ANA khác có thể có ở bệnh này là: kháng thể kháng U1 RNP (anti-U1 RNP) (cũng có trong bệnh chai da toàn thân - systemic sclerosis), SS-A (hoặc anti-Ro) và SS-B (hoặc anti-La); cả hai loại đó đều phổ biến ở hội chứng Sjögren). SS-A và SS-B gây nguy cơ ngừng dẫn truyền tim ở bệnh lupus trẻ sơ sinh.
Các xét nghiệm thường xuyên khác cho bệnh này bao gồm: mức độ của hệ thống bổ thể (mức độ thấp chứng tỏ đang được hệ miễn dịch huy động), các chất điện giải và chức năng thận (bị giảm nếu thận bị ảnh hưởng), men gan, và công thức máu.
Trước đây, xét nghiệm tế bào lupus ban đỏ không được sử dụng rộng rãi để chẩn đoán vì các tế bào này chỉ thấy ở khoảng 50–75% các ca lupus ban đỏ hệ thống, và cũng thấy ở bệnh nhân viêm khớp dạng thấp, chai da, và phản ứng với thuốc. Vì thế, xét nghiệm tế bào lupus hiện nay chỉ hiếm khi được thực hiện và chỉ có ý nghĩa lịch sử.
Tiêu chuẩn chẩn đoán
Một số bác sĩ chẩn đoán dựa trên tiêu chuẩn phân loại của Trường Thấp khớp học Hoa Kỳ (ACR). Tuy nhiên các tiêu chuẩn này chủ yếu dùng cho nghiên cứu khoa học bao gồm cả thử nghiệm ngẫu nhiên có kiểm soát đòi hỏi mức độ chắc chắn cao hơn, nên một số bệnh nhân có thể không đạt đủ tiêu chuẩn.
Trường Thấp khớp học Hoa Kỳ đã thiết lập 11 tiêu chuẩn vào năm 1982, và được chỉnh sửa vào năm 1997 để làm công cụ phân loại để áp dụng được định nghĩa bệnh lupus ban đỏ hệ thống trong thử nghiệm lâm sàng. Chúng không thực sự phù hợp để chẩn đoán bệnh nhân. Tiêu chuẩn chẩn đoán Lupus mới theo SLICC 2012 (systemic lupus international collaborating clinics): gồm 17 tiêu chuẩn [1]
1. Tiêu chuẩn lâm sàng: 11 tiêu chuẩn
a. Tổn thương da cấp/ bán cấp tính: hồng ban cánh bướm, nhạy cảm ánh sáng
b. Tổn thương da mạn tính: hồng ban dạng đĩa
c. Loét mũi/miệng: thường không đau
d. Rụng tóc không để lại sẹo: loại trừ các nguyên nhân rụng tóc khác như hói, do thuốc…
e. Viêm khớp
- Viêm màng hoạt dịch khớp do bác sĩ ghi nhận có phù ít nhất 2 khớp hoặc
- Đau khớp kèm cứng khớp buổi sáng
f. Viêm thanh mạc: màng phổi, màng tim
g. Viêm thận:
- Tỉ lệ Protein /creatinine 0.5
- Trụ hồng cầu
h. Tổn thương thần kinh: co giật, rối loạn tâm thần… và loại trừ các nguyên nhân thần kinh khác
i. Thiếu máu tán huyết
j. Giảm bạch cầu< 4000/mm3 ít nhất 1 lần thử hoặc giảm lympho bào <1000/mm3 ít nhất 1 lần thử
k. Giảm tiểu cầu< 100.000/mm3 ít nhất 1 lần thử
2. Tiêu chuẩn miễn dịch: 6 tiêu chuẩn
a. ANA
b. Anti Ds DNA
c. Anti Sm antibody
d. Anti phospholipid antibody
e. Giảm bổ thể: giảm C3, C4, CH50
f. Test coombs trực tiếp (+) khi không có thiếu máu tán huyết
=> LUPUS (+) khi 4/17 tiêu chuẩn(1 tiêu chuẩn lâm sàng+ 1 tiêu chuẩn miễn dịch)
Một số bệnh nhân, đặc biệt là những người có hội chứng kháng phospholipid, có thể bị lupus ban đỏ mà không có đủ 4 tiêu chuẩn, và bệnh cũng có những đặc điểm khác ngoài những tiêu chuẩn kể trên.
Phương pháp thống kê hàm bộ phận (recursive partitioning) đã được sử dụng để xác định tiêu chuẩn gọn hơn. Phương pháp này cho thấy 2 cây phân loại chẩn đoán sau:
- Cây phân loại đơn giản nhất: Bệnh nhân bị lupus ban đỏ hệ thống nếu có một rối loạn miễn dịch (kháng thể kháng DNA, kháng thể anti-Smith, kết quả xét nghiêm giang mai dương tính giả, hoặc có tế bào lupus ban đỏ) hoặc có phát ban má.
- độ nhạy = 92%
- độ đặc hiệu = 92%
- Cây phân loại đầy đủ: Sử dụng 6 tiêu chuẩn.
- độ nhạy = 97%
- độ đặc hiệu = 95%
Ngoài ra còn có một số tiêu chuẩn khác.
Điều trị
Là một bệnh mãn tính chưa có cách chữa khỏi, việc điều trị bệnh lupus ban đỏ hệ thống cũng mang tính hệ thống. Về cơ bản nghĩa là phải phòng chống các đợt bộc phát bệnh và giảm mức độ cũng như thời gian ảnh hưởng của những cơn bệnh đó.
Điều trị có thể bằng các thuốc corticosteroid và thuốc chống sốt rét. Một số loại viêm cầu thận lupus như viêm cầu thận tăng sinh lan tỏa đòi hỏi phải có thuốc gây độc cho tế bào như cyclophosphamide và mycophenolate.
Các loại thuốc
Vì triệu chứng và hệ cơ quan bị ảnh hưởng rất khác nhau, cần đánh giá mức độ trầm trọng của mỗi người để có thể điều trị hiệu quả. Trường hợp nhẹ và giảm dần thì có thể không cần điều trị. Nếu cần có thể dùng các loại thuốc chống viêm không steroid và thuốc chống sốt rét.
Thuốc chống thấp khớp thay đổi được bệnh
Thuốc chống thấp khớp thay đổi được bệnh (Disease-modifying antirheumatic drug - DMARD) được dùng để phòng các đợt bộc phát bệnh, tiến triển bệnh, và giảm nhu cầu sử dụng các loại steroid; bản thân cơn bộc phát bệnh được điều trị bằng corticosteroid. Các loại DMARD phổ biến là các thuốc chống sốt rét như plaquenil và các chất ức chế miễn dịch (như methotrexate và azathioprine). Hydroxychloroquine là thuốc chống sốt rét được FDA công nhận để điều trị các triệu chứng thuộc thể chất, về da liễu hoặc khớp. Hydroxychloroquine có tương đối ít tác dụng phụ, và có khả năng tăng tỉ lệ sống của bệnh nhân lupus ban đỏ hệ thống.Cyclophosphamide được dùng cho trường hợp bị viêm cầu thận nặng hoặc các biến chứng hủy hoại các cơ quan khác. Axit mycophenolic cũng được dùng để điều trị viêm cầu thận lupus, nhưng chưa được FDA công nhận vì FDA đang kiểm tra các báo cáo nghi ngờ khả năng gây dị tật bẩm sinh nếu phụ nữ mang thai dùng thuốc này.
Các thuốc ức chế miễn dịch
Trong những trường hợp bệnh nặng, cần dùng đến các loại thuốc điều hòa hoạt động của hệ miễn dịch (chủ yếu là các corticosteroid và các thuốc ức chế miễn dịch) để kiểm soát bệnh và ngăn ngừa các đợt bệnh tái phát (hay các cơn bộc phát bệnh). Tùy vào liều lượng, những bệnh nhân dùng steroid có thể bị hội chứng Cushing và các tác dụng phụ như béo phì, mặt phù, đái tháo đường, thèm ăn, khó ngủ và loãng xương. Các tác dụng phụ đó có thể giảm nếu liều lượng thuốc lớn ban đầu được giảm đi, nhưng nếu dùng lâu dài thì kể cả liều lượng thấp cũng gây tăng huyết áp và cườm thủy tinh thể mắt.
Có rất nhiều loại thuốc ức chế miễn dịch mới đang được thử nghiệm trong điều trị bệnh này. Thay vì ức chế hệ miễn dịch một các không đặc hiệu, như cơ chế của các loại corticosteroid, các loại thuốc mới tập trung đến các đáp ứng của từng loại tế bào miễn dịch. Một số loại thuốc đã được FDA công nhận để điều trị viêm khớp dạng thấp. Xem thêm về thuốc Belimumab và Rituximab.
Thuốc giảm đau
Vì một tỉ lệ lớn bệnh nhân lupus ban đỏ hệ thống phải chịu đau mạn tính, bác sĩ có thể phải kê các loại thuốc giảm đau mạnh hơn nếu những loại thuốc không cần kê đơn (chủ yếu là thuốc chống viêm không steroid - NSAID) không có hiệu quả. Các thuốc NSAID mạnh như indomethacin và diclofenac lại thường chống chỉ định đối với bệnh này vì chúng làm tăng nguy cơ suy thận và suy tim.
Những cơn đau trung bình có thể điều trị bằng các chất gây tê loại nhẹ như dextropropoxyphene và co-codamol. Nhưng cơn đau trung bình đến nặng phải dùng các loại thuốc gây nghiện mạnh hơn như hydrocodone hoặc tác dụng kéo dài hơn như oxycodone, MS Contin, hoặc methadone. Miếng dán trên da Fentanyl chứa duragesic cũng được dùng rộng rãi trong điều trị đau mãn tính vì thời gian tác dụng kéo dài và dễ sử dụng. Khi thuốc gây nghiện được dùng kéo dài thì có thể dẫn tới dung hòa thuốc, phụ thuộc thuốc và nghiện. Việc nghiện thuốc không phải là mối lo lớn vì các triệu chứng bệnh thường không thể khỏi hoàn toàn. Vì thế việc điều trị các triệu chứng đau mãn tính bằng thuốc gây nghiện suốt đời (đi kèm với việc xác định lại hàm lượng thuốc định kỳ cho phù hợp) thường là phổ biến. Việc xác định lại hàm lượng định kỳ cũng là thường xuyên đối với bất kỳ phác đồ điều trị bằng thuốc gây nghiện nào.
Thay đổi lối sống
Thay đổi chính đối với bệnh nhân lupus ban đỏ hệ thống là phải tránh ánh sáng mặt trời, vì ánh sáng mặt trời làm bệnh nặng thêm. Nếu bệnh nhân phải dùng các loại thuốc khác không liên quan đến lupus thì chỉ nên dùng nếu chắc chắn loại thuốc đó không làm bệnh nặng thêm. Phơi nhiễm nghề nghiệp đối với silica, thuốc trừ dịch hại và thủy ngân cũng có thể làm bệnh nặng hơn.
Ghép thận
Ghép thận là phương pháp điều trị phổ biến trong trường hợp bị bệnh thận giai đoạn cuối, là một trong những biến chứng của viêm cầu thận lupus, nhưng sau đó 30% trường hợp vẫn bị tái phát bệnh.
Phòng bệnh
Vì bệnh lupus ban đỏ hệ thống chưa được hiểu rõ nên cũng chưa thể phòng ngừa được, tuy nhiên khi bị bệnh, người ta có thể giảm thiểu tác hại, tăng cường chất lượng cuộc sống bệnh nhân bằng cách ngăn ngừa những đợt phát bệnh. Những dấu hiệu cảnh báo cho một cơn phát bệnh sắp xảy ra có thể là: mệt mỏi, đau, phát ban, sốt, đau bụng, đau đầu, và chóng mặt. Nếu sớm nhận ra các dấu hiệu cảnh báo và thường xuyên liên hệ với bác sĩ, bệnh nhân có thể chủ động hơn, ít đau hơn và giảm số lần đi bệnh viện.
Vì tuổi thọ của bệnh nhân lupus ban đỏ hệ thống đang tăng lên, khả năng xảy ra các biến chứng cũng nhiều hơn đối với: bệnh tim mạch, viêm nhiễm, loãng xương, và ung thư. Cần có các biện pháp phòng ngừa tiêu chuẩn và rà soát các bệnh liên quan vì nguy cơ tăng cao do tác dụng phụ của các loại thuốc. Đặc biệt, bác sĩ và bệnh nhân luôn phải cảnh giác cao đối với các bệnh ung thư có liên quan đến hệ miễn dịch.
Biến chứng trong thai sản
Mặc dù đa số các bà mẹ mắc lupus ban đỏ hệ thống thường sinh con khỏe mạnh, các bà mẹ bị bệnh này khi mang thai nên tiếp tục theo dõi điều trị cho đến lúc sinh. Lupus bẩm sinh rất hiếm, nhưng nếu xác định được những trường hợp mang thai có nguy cơ cao thì có thể có biện pháp điều trị trước và sau khi sinh. Ngoài ra, các cơn phát bệnh có thể xảy ra trong khi mang thai, nếu điều trị đúng có thể duy trì sức khỏe tốt cho bà mẹ lâu dài hơn. Những phụ nữ mang thai có kháng thể anti-Ro (SSA) hoặc anti-La (SSB) thường nên làm siêu âm tim trong khoảng tuần thứ 16 đến 30 để theo dõi tim và hệ thống mạch máu xung quanh.
Các biện pháp kiểm soát sinh sản và tránh thai thường được chỉ định cho phụ nữ mắc bệnh này vì mang thai trong giai đoạn bệnh đang phát có thể nguy hiểm. Viêm cầu thận lupus là biến chứng phổ biến nhất. Tỉ lệ trẻ sống khi sinh là khoảng 72.7%; nguyên nhân phổ biến nhất gây sẩy thai là hư thai và thai chết lưu. Các tác hại trong thai sản nhiều hơn khi bệnh nhân có các cơn phát bệnh trong khi mang thai.
Tiên lượng
Bệnh lupus ban đỏ hệ thống không chữa khỏi được, nhưng có thể điều trị được.
Vào những năm 1950, đa số bệnh nhân sống không quá 5 năm. Những tiến bộ trong chẩn đoán và điều trị đã làm tăng tỉ lệ sống, hiện nay, hơn 90% bệnh nhân có thể sống được trên 10 năm, và nhiều người có thể sống mà không có triệu chứng gì. Tiên lượng ở đàn ông và trẻ em thường xấu hơn ở phụ nữ; tuy nhiên, nếu các triệu chứng xuất hiện sau 60 tuổi thì bệnh thường lành tính hơn. Chết sớm trong vòng 5 năm thường do suy các cơ quan nội tạng hoặc do viêm nhiễm quá nặng. Nhưng 2 nguyên nhân đó đều có thể kiểm soát được nếu chẩn đoán và điều trị sớm. Nguy cơ tử vong thường cao hơn gấp 5 lần so với người bình thường ở giai đoạn cuối, do các bệnh tim mạch gây ra bởi các loại thuốc corticosteroid. Các bệnh tim mạch cũng là nguyên nhân gây tử vong cao nhất ở bệnh nhân lupus ban đỏ hệ thống.
Để giảm thiểu nguy cơ về tim mạch, cần ngăn ngừa và điều trị triệt để tình trạng huyết áp cao và cholesterol cao. Chỉ nên dùng các loại thuốc dạng steroid ở liều lượng thấp nhất trong thời gian ngắn nhất có thể, và nên dùng các loại thuốc khác để giảm triệu chứng nếu có thể. Hàm lượng creatinine trong huyết thanh cao, huyết áp cao, hội chứng hư thận (nephrotic syndrome), thiếu máu và giảm albumin trong máu là những yếu tố tiên lượng không tốt.
Xét nghiệm kháng thể kháng nhân (ANA) là xét nghiệm sàng lọc nhạy nhất để đánh giá, còn xét nghiệm kháng thể anti-Smith là đặc hiệu nhất. Kháng thể kháng sợi đôi DNA cũng tương đối đặc hiệu và thường thay đổi theo tiễn triển bệnh, vì thế nên nồng độ sợi đôi DNA đôi khi được dùng để giảm sát các cơn phát bệnh hoặc đáp ứng điều trị.
Dịch tễ học
Tỉ lệ bệnh lupus ban đỏ hệ thống rất khác nhau giữa các nước, dân tộc, giới tính, và thay đổi theo thời gian. Ở Hoa Kỳ, tỉ lệ hiện hành của bệnh là khoảng 53 trên 100.000 người, nghĩa là khoảng 159.000 trong tổng số 300 triệu dân ở Mỹ đang mắc bệnh. Ở Bắc Âu, tỉ lệ này là khoảng 40 trên 100.000 người. Bệnh có xu hướng nhiều hơn và nặng hơn trong cộng đồng người không phải gốc châu Âu. Tỉ lệ này lên tới 159 trên 100.000 ở cộng đồng người gốc châu Phi ở Caribe.
Lupus ban đỏ hệ thống, cũng như các bệnh tự miễn khác, ảnh hưởng tới phụ nữ nhiều hơn đàn ông, với tỉ lệ khoảng 9:1.
Tỉ lệ mắc mới bệnh này ở Hoa Kỳ tăng từ 1,0 năm 1955 lên đến 7,6 năm 1974. Tuy nhiên, chưa rõ tỉ lệ này tăng là do việc chẩn đoán tốt hơn hay do tần suất bệnh tăng lên.
Lịch sử và văn hóa
Từ gốc
Có một số giải thích về việc dùng cụm từ lupus erythematosus (lupus ban đỏ). Lupus trong tiếng Latinh nghĩa là chó sói, và "erythro" bắt nguồn từ chữ ερυθρός, trong tiếng Hy Lạp có nghĩa là "đỏ." Các cách giải thích đều bắt nguồn từ phát ban má màu đỏ, hình bướm trên mũi và má đặc trưng của bệnh.
- Theo một số ý kiến, bác sĩ nghĩ rằng phát ban giống như đặc điểm lông trên mặt chó sói.
- Một số ý kiến khác cho rằng các phát ban đó (biểu hiện nặng hơn ở những thế kỷ trước), tạo ra các tổn thương giống như vết chó sói cắn hay cào.
- Một số khác lại cho rằng từ "lupus" không phải bắt nguồn trực tiếp từ tiếng Latinh, mà từ một từ có nghĩa là mặt nạ theo kiểu của Pháp mà phụ nữ hay đeo để che đi vết phát ban trên mặt. Mặt nạ gọi là "loup," là tiếng Pháp của từ "chó sói."
- Một cách giải thích phổ biến khác là tiến triển bệnh có liên quan đến những lần phát bệnh lặp đi lặp lại giống như sự tấn công của loại thú ăn thịt phàm ăn, và để lại những vết đỏ.
Lịch sử
Lịch sử của bệnh lupus ban đỏ hệ thống có thể chia làm 3 giai đoạn: cổ điển, tân cổ điển, và hiện đại. Giai đoạn cổ điển bắt đầu khi bệnh được ghi nhận lần đầu tiên vào thời Trung Cổ và có những mô tả về các triệu chứng da liễu của bệnh. Từ lupus được một thầy thuốc tên là Rogerius vào thế kỷ XII đặt ra để mô tả hiện tượng phát ban má điển hình. Giai đoạn tân cổ điển bắt đầu vào năm 1872 khi Móric Kaposi ghi nhận biểu hiện hệ thống của bệnh. Giai đoạn hiện đại bắt đầu vào năm 1948 với sự phát hiện ra tế bào LE -lupus erythematosus (hay tế bào lupus ban đỏ- một cách gọi sai vì tế bào này cũng có ở những bệnh khác) và có nhiều bước tiến trong kiến thức về sinh lý bệnh học và các đặc điểm lâm sàng-cận lâm sàng của bệnh, cũng như những tiến bộ trong điều trị.
Các nhà sử gia về y học đã đưa ra giả thuyết rằng những người bị rối loạn chuyển hóa porphyrin (tiếng Anh là porphyria- một bệnh có nhiều triệu chứng giống lupus ban đỏ hệ thống) đã gây ra những câu chuyện dân gian về ma cà rồng và người sói, do chứng sợ ánh sáng, vảy nến trên da, mọc tóc, và răng bị đỏ nâu do porphyrin khi bị rối loạn chuyển hóa porphyrin nặng (hoặc rối loạn kết hợp, còn gọi là rối loạn chuyển hóa porphyrin kép/ đồng hợp/ hoặc dị hợp kép).
Loại thuốc điều trị hiệu quả đầu tiên được phát hiện vào năm 1894 là quinine. Bốn năm sau, việc sử dụng các salicylate kết hợp với quinine tỏ ra hiệu quả hơn. Đây cũng là liệu pháp tốt nhất cho đến giữa thế kỷ XX, khi Hench khám phá ra công dụng của corticosteroid trong điều trị bệnh này.
Liên kết ngoài
| Wikimedia Commons có thêm hình ảnh và phương tiện truyền tải về Lupus ban đỏ hệ thống. |